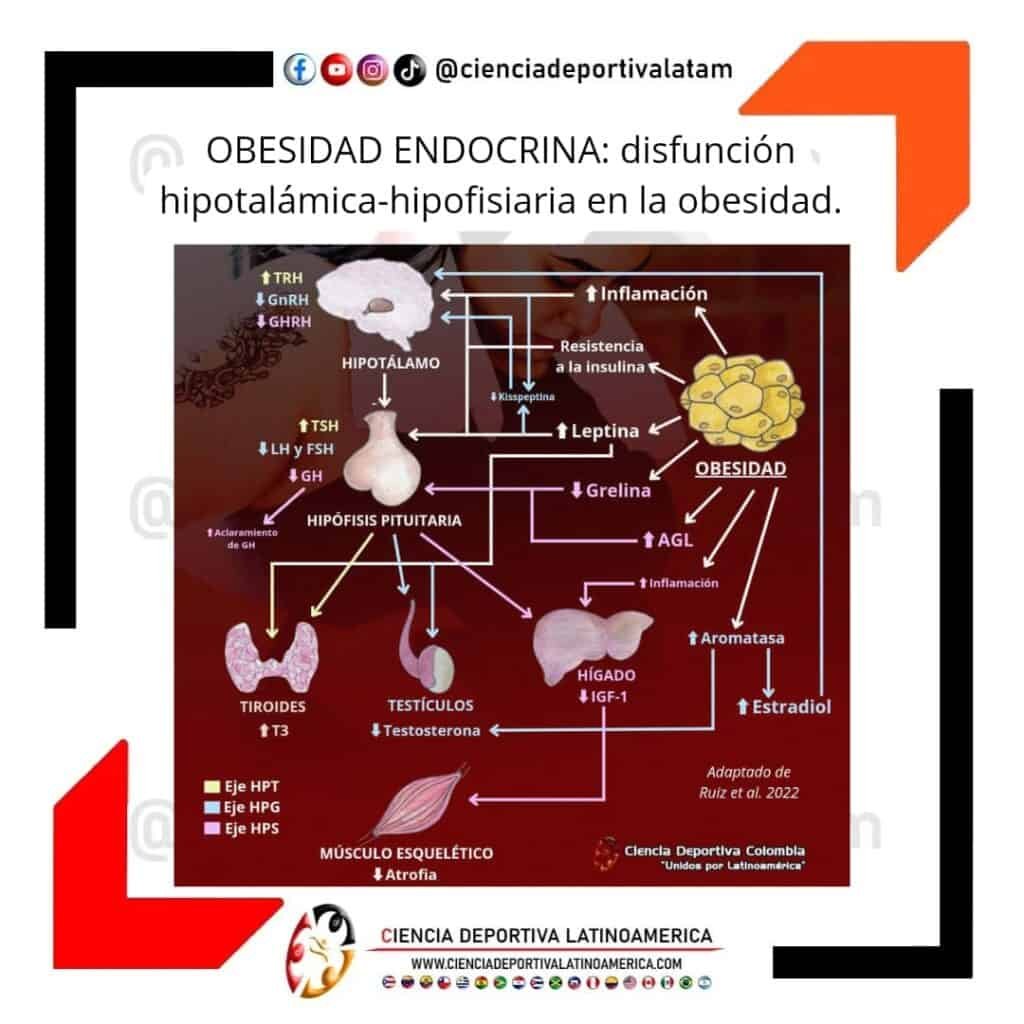
La obesidad provoca varias alteraciones en todo el cuerpo, incluyendo el sistema neuroendocrino. El hipotálamo como regulador maestro de este sistema, sufre de modificaciones que impactan negativamente su funcionamiento, lo que por supuesto, afecta también a la glándula hipófisis pituitaria, quien tiene una conexión permanente con el hipotálamo, para modular la producción de muchas hormonas de importancia crítica para la salud.
El exceso de producción de leptina por el aumento del tejido adiposo en la obesidad, incrementa la secreción de hormona liberadora de tirotropina (TRH) en el hipotálamo, lo que también aumenta la secreción de hormona estimulante de la tiroides (TSH) desde la pituitaria. La leptina también regula al alza la desyodasa 1 en la glándula tiroides, lo que incrementa la secreción de T3 (triyodotironina). Todo esto produce niveles elevados de hormonas tiroideas con la consecuente alteración en el metabolismo y otros sistemas.
La inflamación, la hiperinsulinemia (por resistencia a la insulina) y la hiperleptinemia asociadas a la obesidad (sobretodo central), disminuyen la fabricación de kisspeptina, una proteína que regula al alza la secreción de hormona liberadora de gonadotrópinas (GnRH) desde el hipotálamo, lo que resulta en una disminución de la producción de LH (hormona luteunizante) y FSH (hormona foliculoestimulante), y una consecuente secreción reducida de testosterona en los hombres.
El exceso de grasa también permite el incremento de la conversión de testosterona a estradiol, lo que apoya aún más, la secreción embotada de GnRH. La hiperleptinemia también contribuye a la reducida producción de testosterona desde las células de Leyding en los testículos. En las mujeres con obesidad, puede establecerse un estado de hiperandrogenismo, mediado por la inflamación y la hiperinsulinemia.
El eje hipotalamico-pituitario somatotrópico (HPS) también se ve desregulado por la obesidad. La inflamación, la hiperinsulinemia, la cantidad elevada de ácidos grasos libres (AGL) y la baja secreción de grelina, contribuyen juntos a la baja producción de hormona de crecimiento (GH). Productos proinflamatorios también pueden generar resistencia a la GH en el hígado, con la consecuente reducción de la fabricación de IGF-1. La deficiencia de GH e IGF-1, disminuye la lipólisis e incrementa la producción de cortisol, lo que aumenta aún más la acumulación de grasa, sobretodo visceral. La baja cantidad de IGF-1, sumado a otros factores como la inflamación, apoyan la pérdida de masa muscular.
Estas y muchas más alteraciones endocrinas se desencadenan en la obesidad y forman un circulo de retroalimentación positiva en el que la obesidad impulsa la disfunción de los ejes hipotalamico-pituitarios y esta disfunción potencia aún más la exacerbación de la obesidad. Este círculo suele ser muy difícil de romper, pero junto con la intervenciones clínicas y la modificación de los estilos de vida donde el ejercicio es pilar fundamental, es posible lograrlo en la gran mayoría de casos.
Eje HPT: hipotalamico-pituitario tiroideo
Eje HPG: hipotalamico-pituitario gonadal
Ruiz, S., Vázquez, F., Pellitero, S., & Puig-Domingo, M. (2022). ENDOCRINE OBESITY: Pituitary dysfunction in obesity. European journal of endocrinology, 186(6), R79–R92. https://doi.org/10.1530/EJE-21-0899